Khác với nhiều trẻ sơ sinh, bé Shriyan không thể dành nhiều thời gian với mẹ ở phòng sinh vì cậu mắc khuyết tật tim hiếm gặp. Các bác sĩ tại Viện Khoa học Y khoa Amrita ở Kerala (Ấn Độ) đã đưa cậu bé trong tình trạng nguy kịch vào phòng phẫu thuật. Tại đây, một bác sĩ đang chờ sẵn, chuẩn bị thực hiện một ca phẫu thuật để cứu cậu khỏi một khuyết tật tim gây nguy hiểm đến tính mạng.
Các bác sĩ chăm sóc Shriyan không dùng phép thuật để giúp cậu, họ có một thứ khác màu nhiệm hơn: phương pháp siêu âm tim trước khi sinh, hay còn gọi là siêu âm tim thai, giúp chẩn đoán dị tật từ khi cậu vẫn còn ở trong bụng mẹ, từ đó có thể can thiệp kịp thời ngay sau khi cậu được ra đời.
12 tháng sau, Shriyan phát triển rất tốt. Ngoài trường hợp của Shriyan, bác sĩ Balu Vaidyanathan, người chẩn đoán cho cậu khi còn trong bụng mẹ, đã giúp đỡ thêm nhiều trẻ sơ sinh có dị tật tim bẩm sinh khác thoát khỏi tình trạng nguy kịch. Theo ông, chẩn đoán trước sinh đóng vai trò quan trọng trong thành quả này: “Siêu âm có vai trò to lớn, đặc biệt là khi bạn đang tìm hiểu một thứ bạn không thể nhìn thấy. Công nghệ này giúp ích cho trẻ nhỏ, giúp chúng tôi cứu được những sinh mạng quý giá”.
Dị tật tim bẩm sinh xảy ra khi tim thai không phát triển đúng cách, là dạng dị tật bẩm sinh phổ biến nhất và là nguyên nhân hàng đầu gây tử vong ở trẻ sơ sinh, đặc biệt là ở các nước đang phát triển. [1] Theo báo cáo của Ấn Độ năm 2018, khoảng 20% trẻ sơ sinh mắc dị tật tim bẩm sinh được xem là mắc dị tật nghiêm trọng. Bác sĩ Balu cho biết, các trẻ này có nguy cơ tử vong trong vòng 28 đến 30 ngày đầu tiên sau khi chào đời. Vì thế, chẩn đoán sớm chính là chìa khóa cho sự sống của các em.
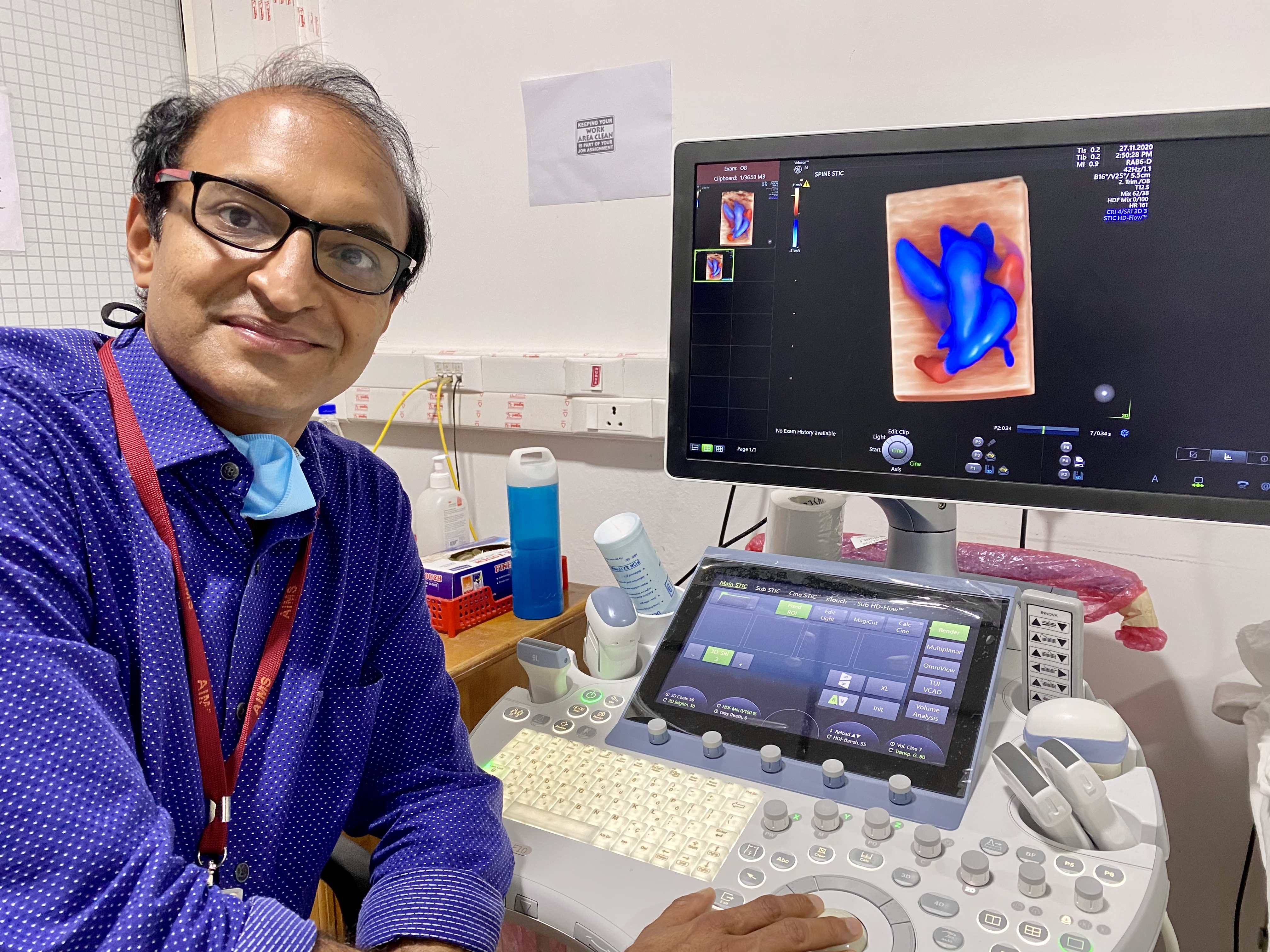
Nhờ công nghệ siêu âm, các bác sĩ như Bác sĩ Balu Vaidyanathan ở Kerala, Ấn Độ có thể chẩn đoán được dị tật bẩm sinh từ trước khi sinh và sẵn sàng điều trị kịp thời cho những bệnh nhân như Shriyan ngay sau khi được sinh ra. Ảnh: GE Healthcare
Ở các nước như Ấn Độ, hầu hết các dị tật tim được chẩn đoán sau sinh bằng cách khám lâm sàng hoặc sử dụng máy đo độ bão hòa oxy để đo nồng độ oxy trong máu của trẻ sơ sinh. Tuy nhiên, các phương pháp lâm sàng này có thể bỏ sót những dị tật nghiêm trọng.
Đây là điều đáng lưu ý bởi trung bình mỗi năm Ấn Độ có khoảng 240.000 trẻ sinh ra mắc dị tật tim bẩm sinh [1]. Như vậy, hàng nghìn trẻ sơ sinh mắc dị tật tim, nguy hiểm đến tính mạng có thể không được chẩn đoán cho đến khi quá muộn.
Chẩn đoán sớm có thể giúp những trẻ sơ sinh như Shriyan có cơ hội được chữa trị đồng thời cung cấp cho bác sĩ thông tin về tình trạng bệnh nhân để họ có thể chuẩn bị kế hoạch điều trị sau khi sinh.
Vấn đề có thể xảy ra với tim của Shriyan được phát hiện trong lần khám tiền sản ở tuần thứ 22. Cần mất 9 giờ đồng hồ để đến gặp bác sĩ Balu và cơ sở Tim mạch Nhi khoa ở Kerala, nơi sinh Shriyan, mẹ cậu vẫn đi để được chẩn đoán và lên kế hoạch điều trị. Nhờ đó, Shriyan chào đời ở một nơi mà các bác sĩ phẫu thuật đã sẵn sàng điều trị ngay thay vì phải đợi và đi hàng dặm đường.
Tiến sĩ Balu cho biết, trong thập kỷ qua, sự ra đời của công nghệ siêu âm độ phân giải cao để xác định các dị tật tim ở thai nhi đã tạo nên sự khác biệt. Trên thực tế, nó được cho là một trong những yếu tố giúp vùng Kerala giảm tỷ lệ tử vong ở trẻ sơ sinh từ 10/1.000 trẻ năm 2017 xuống chỉ còn 7/1.000 trẻ trong năm qua” [2].
Máy siêu âm mà bác sĩ Balu sử dụng để kiểm tra những trái tim nhỏ bé nhất là GE Healthcare’s Voluson E10. Máy có khả năng chụp 2D, 3D và Doppler màu để dựng lên hình ảnh tim thai cùng với khả năng thu thập nhiều dữ liệu và xử lý vượt trội hơn so với các phiên bản trước [3]. (Hình ảnh Doppler màu hiển thị tốc độ và hướng của dòng máu: màu xanh lam - máu chảy ra khỏi đầu dò; màu đỏ - máu chảy về phía đầu dò). Phần mềm của máy siêu âm dựa vào các thuật toán để cải thiện chất lượng và tạo ra hình ảnh nhanh hơn đồng thời cần thao tác ít bước hơn.
Dựa trên hình ảnh này, các bác sĩ có thể nhìn được cấu trúc tim của thai nhi trên hình ảnh ở độ phân giải cao, quan sát nó hoạt động và đánh giá sức căng cơ tim, cho phép họ chẩn đoán các dị tật tim từ lần siêu âm quý 2 thai kỳ. Các chuyên gia như bác sĩ Balu thì có thể phát hiện ra những bất thường từ quý 1 của thai kỳ.
Sau đó, sản phụ có thời gian để tìm sự giúp đỡ của bác sĩ chuyên khoa trước khi đứa trẻ được sinh ra. Chẩn đoán trước sinh cũng cho phép bác sĩ thực hiện các phương pháp điều trị như dùng thuốc ổn định, và lập kế hoạch phẫu thuật ngay sau khi sinh.
Can thiệp sớm, bao gồm áp dụng công nghệ siêu âm trước khi sinh, giúp tăng khả năng sống sót (tỷ lệ sống sót sau phẫu thuật ở trung tâm của bác sĩ Balu là 98%) đồng thời có thể rút ngắn thời gian nằm viện từ đó giảm khoảng 25% chi phí cho bệnh nhân, đây là yếu tố đặc biệt quan trọng đối với các gia đình có thu nhập thấp.
Bác sĩ Balu chia sẻ rằng ngày càng có nhiều bệnh viện chuyên khoa, cơ sở y tế, nơi bác sĩ có thể phẫu thuật cho trẻ sơ sinh, một phần là nhờ vào công nghệ siêu âm với chi phí hợp lý và sự dễ dàng trong vận hành. Cuối những năm 1990, khi ông bắt đầu công việc trong lĩnh vực tim mạch nhi khoa, Ấn Độ có 4-5 bệnh viện chuyên khoa. Hiện nay, con số này đã lên đến khoảng 30.
[1] Anita Saxena, “Báo cáo tình trạng Bệnh tim bẩm sinh ở Ấn Độ” Khoa Nhi Ấn Độ 55, số 12. (2018): 1075–82. PMID: 30745481.
[2] “Đối tác của Children’s HeartLinktrong việc giúp giảm tử vong ở trẻ sơ sinh tại Kerala, Ấn Độ” https://childrensheartlink.org/our-partners-help-to-reduce-infant-deaths-in-kerala-india, 5 tháng 1, 2021.
[3] Dữ liệu của GE Healthcare.